ניוון רשתית
ראשי / ניוון רשתית
ניוון רשתית תלוי גיל (AMD - Age-Related Macular Degeneration) היא מחלה הפוגעת במקולה, האחראית על הראייה החדה, וגורם לאובדן ראייה מרכזית. המחלה שכיחה בקרב מבוגרים מעל גיל 50 ומהווה גורם מוביל לאובדן ראייה חמור בעולם המערבי. חשוב לציין כי רוב החולים אינם מאבדים את ראייתם לחלוטין והראייה ההיקפית נשמרת.
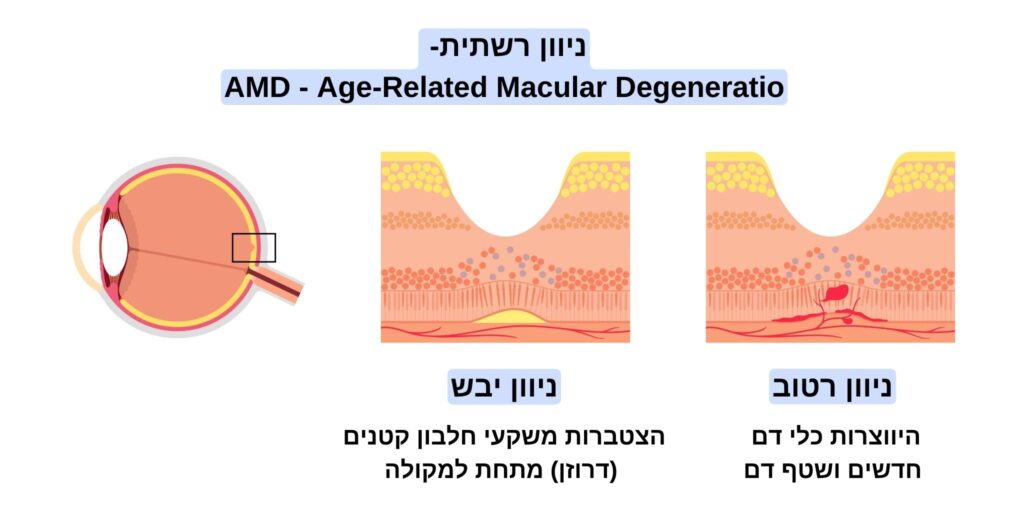
סוגי ניוון רשתית
ניוון רשתית מופיע בשתי צורות עיקריות: ניוון יבש וניוון רטוב, השונות היא במנגנון הפגיעה ברשתית ובמהירות ההתקדמות שלהן.
ניוון יבש:
צורה זו נפוצה יותר ומהווה כ-90% מהמקרים. היא מתקדמת באיטיות ומתפתחת כאשר מצטברים משקעי חלבון קטנים בשם דרוזן מתחת למקולה (האזור המרכזי ברשתית). הדרוזן גורמים לדילול תאי הרשתית, מה שמוביל לאובדן הדרגתי של הראייה המרכזית. ניוון יבש בדרך כלל מתחיל ללא תסמינים משמעותיים ומחמיר בהדרגה, אך עלול להתפתח גם לניוון רטוב. קצב ההתקדמות שונה מאדם לאדם ולכן ניתן לראות טווח רחב של פגיעות בראיה במחלה זו.
ניוון רטוב:
צורה חמורה ומהירה יותר של המחלה, המהווה כ-10% מהמקרים. ניוון רטוב מתרחש כאשר כלי דם חדשים ולא תקינים צומחים מתחת לרשתית. נוזל או דם דולף מתוך כלי דם לא תקינים אלו, מה שגורם לפגיעה מהירה יותר במרכז הראיה - המקולה. תסמינים נפוצים כוללים עיוות בקווים ישרים וכתמים מטושטשים במרכז שדה הראייה.
בשל הסיכון הגבוה לאובדן ראייה משמעותי, אדגיש כי טיפול מוקדם בנוון רטוב חשוב במיוחד, וכולל לרוב הזרקות תוך עיניות של תרופות anti-VEGF למניעת צמיחת כלי דם נוספים.
גורמים לניוון רשתית
מחלת ניוון רשתית מתפתחת כתוצאה משילוב של גורמים גנטיים וסביבתיים. מחקרים גנטיים מקיפים זיהו מספר גנים המעורבים בתהליך התפתחות המחלה, כאשר הסיכון עולה משמעותית אצל אנשים שיש להם היסטוריה משפחתית של המחלה. הגנטיקה משחקת תפקיד חשוב במיוחד בהופעה מוקדמת של המחלה.
עישון נחשב לגורם הסיכון הסביבתי המשמעותי ביותר שניתן למניעה. מחקרים הראו כי מעשנים מצויים בסיכון גבוה פי 2-3 לפתח את המחלה בהשוואה ללא מעשנים. גם חשיפה לעישון פסיבי מעלה את הסיכון.
השמנת יתר וחוסר פעילות גופנית משפיעים גם הם על התפתחות המחלה. הם מגבירים את הסיכון להתקדמות מהצורה היבשה של המחלה לצורה הרטובה, שהיא חמורה יותר. מחלות לב וכלי דם, יתר לחץ דם וכולסטרול גבוה פוגעים באספקת הדם לרשתית ומגבירים את הסיכון למחלה.
תזונה לקויה, במיוחד דיאטה עשירה בשומן רווי ודלה בנוגדי חמצון, נמצאה כגורם סיכון משמעותי. אני מדגיש בפני מטופליי את חשיבות התזונה הים-תיכונית העשירה בירקות עליים, דגים ואומגה 3. תזונה עשירה הוכחה כגורם מגן בפני מחלה זו.
הגיל עצמו הוא גורם סיכון מרכזי - ככל שמזדקנים, הרקמות במקולה נוטות להידלדל ולאבד תאים החיוניים לראייה תקינה. במקרים מסוימים, המחלה מתקדמת כאשר כלי דם חדשים ולא תקינים מתפתחים מתחת לרשתית, דולפים ופוגעים ברקמת המקולה.
מי סובל מניוון רשתית?
על פי נתוני המכון הלאומי לעיניים בארה"ב (NEI), המחלה מוגדרת כסיבה המובילה לאובדן ראייה בקרב אנשים מעל גיל 50. מחקרים שנערכו בקליבלנד קליניק מראים כי המחלה שכיחה יותר בקרב אנשים ממוצא קווקזי בהשוואה לקבוצות אתניות אחרות.
על פי מחקרים שפורסמו ב-Mayo Clinic, קבוצות הסיכון המרכזיות כוללות: אנשים עם היסטוריה משפחתית של המחלה, מעשנים, הסובלים מהשמנת יתר, יתר לחץ דם או רמות גבוהות של כולסטרול. מחקרים מאוניברסיטת ג'ונס הופקינס מצביעים על כך שגם אנשים הניזונים מדיאטה עשירה בשומן רווי ודלה בירקות עליים, וחסרים בפעילות גופנית סדירה, מגבירים את הסיכון להתפתחות המחלה.
ניוון רשתית בגיל צעיר
אף שניוון רשתית נפוץ בעיקר בקרב מבוגרים, הוא יכול להופיע גם בגילאים צעירים יותר. במקרים אלה המחלה עשויה להיות קשורה לגורמים כמו סוכרת, פציעות ראש, זיהומים או תזונה לקויה החסרה ברכיבים תזונתיים חיוניים.
במקרים של הופעה מוקדמת של המחלה, הגורם הגנטי משחק תפקיד משמעותי. המכון הלאומי לעיניים בארה"ב (NEI) מצהיר כי חשוב במיוחד שאנשים צעירים עם היסטוריה משפחתית של המחלה יעברו בדיקות עיניים סדירות לאיתור מוקדם.
חשוב שאנשים צעירים המבחינים בשינויים בראייה המרכזית, עיוותים בקווים ישרים, או קושי בהסתגלות לתאורה חלשה, יפנו בהקדם לבדיקת עיניים מקיפה. חשוב לציין גם שבצעירים ישנן סיבות נוספות לפגיעה במרכז הראיה, ויש לאבחן בצורה מדוקדקת מה גרם לפגיעה במרכז הראיה.
תסמינים של ניוון רשתית
המחלה מתפתחת בהדרגה, ובשלבים המוקדמים עשויה להתקיים ללא תסמינים כלל. התסמינים הראשונים כוללים טשטוש או עיוות בראייה המרכזית, קושי בהסתגלות לתאורה חלשה, וירידה ביכולת לזהות פרטים קטנים.
תסמין מאפיין וחשוב הוא הופעת עיוותים בקווים ישרים - קווים שאמורים להיות ישרים נראים גליים או מעוקמים. בנוסף, חולים רבים מדווחים על כתם מטושטש או שחור במרכז שדה הראייה, שעלול להתרחב עם הזמן.
רבים מתארים קושי בזיהוי פנים, בקריאה ובנהיגה. בשלבים מתקדמים, הצבעים עשויים להיראות פחות בהירים מבעבר. חשוב לציין כי הראייה ההיקפית נשארת תקינה, כך שהמחלה אינה גורמת לעיוורון מוחלט.
מתי יש לגשת לרופא
כרופא עיניים המטפל במקרים רבים של ניוון רשתית, אני מדגיש בפני מטופליי את החשיבות הקריטית של פנייה מיידית לבדיקת עיניים במקרה של שינויים בראייה. זיהוי מוקדם של המחלה מאפשר התערבות יעילה יותר ותוצאות טובות יותר.
חשוב במיוחד לפנות לבדיקה כאשר אתם מבחינים ב:
- עיוות של קווים ישרים שנראים פתאום גליים או מעוקמים
- טשטוש פתאומי במרכז שדה הראייה
- שינוי משמעותי ביכולת לראות צבעים
- קושי הולך וגובר בקריאה או בזיהוי פנים
- ירידה ביכולת להסתגל לתאורה חלשה
אני ממליץ לכל מטופליי מעל גיל 50 לבצע בדיקת עיניים מקיפה אחת לשנה, גם ללא תסמינים. זאת מכיוון שבשלבים המוקדמים, המחלה עלולה להתפתח ללא סימנים מורגשים. איתור מוקדם מאפשר לנו להתחיל בטיפול מונע ולמנוע החמרה משמעותית במצב הראייה.
במיוחד חשוב להקפיד על בדיקות סדירות אם אתם בקבוצת סיכון: בעלי היסטוריה משפחתית של המחלה, מעשנים, סובלים מיתר לחץ דם או מחלות לב וכלי דם. מניסיוני, מטופלים מקבוצות אלו נוטים לפתח את המחלה בשכיחות גבוהה יותר ולעיתים בגיל צעיר יותר.
חשוב לי מאוד לשלב כבר בשלב המעקב בדיקות מתקדמות כדוגמת OCT על מנת לעקוב בצורה הדקדקנית ביותר אחר מצב הרשתית. בדיקה זו אני מבצע במרפאתי, מבלי לטרטר את המטופל למכוני עיניים לצורך כך.

סוגי ניוון רשתית
קיימים שני סוגים עיקריים של ניוון רשתית: יבש ורטוב. על פי נתוני המכון הלאומי לעיניים בארה"ב (NEI), הסוג היבש מופיע ב-90% מהמקרים, מתפתח כאשר משקעי חלבון קטנים (דרוזן) מצטברים מתחת למקולה וגורמים להידקקות והצטמקות שלה.
הסוג הרטוב מופיע ב-10% מהמקרים כאשר כלי דם חדשים ולא תקינים צומחים מתחת לרשתית. כלי דם אלה דולפים דם ונוזלים, מה שגורם לנזק מהיר יותר לראייה המרכזית.
מחקרים שנערכו ב-Mayo Clinic מראים כי הסוג היבש יכול להתפתח לסוג הרטוב, ולכן חיוני לבצע מעקב סדיר. בנוסף, מטופלים הסובלים מהסוג הרטוב מאבדים ראייה מרכזית בקצב מהיר יותר בהשוואה לסוג היבש.
שלבים להיווצרות המחלה
ניוון רשתית מתפתח בשלושה שלבים במקרה של הסוג היבש:
- השלב המוקדם: שינויים ברשתית מתחילים להופיע אך הראייה עדיין לא נפגעת. מחקרים מראים כי בשלב זה מתחילים להצטבר דרוזן קטנים תחת המקולה.
- שלב הביניים: המטופל עשוי לחוות טשטוש קל בראייה המרכזית וקושי בהסתגלות לתאורה חלשה. בשלב זה הדרוזן גדלים וגורמים לדפורמציה קלה של המקולה.
השלב המתקדם: הראייה המרכזית נפגעת משמעותית. לפי ה-NEI, בשלב זה מתפתח נזק נרחב לתאי המקולה, ובמקרה של הסוג הרטוב, מתחילה צמיחה של כלי דם חדשים ודליפה של דם ונוזלים. נוזלים אלו הם טוקסיים לקולטנים החשובים ברשתית וגורמים להרס נרחב שלהם. מכאן גם נגזרת החשיבות הגדולה באיבחון המהיר ובטיפול המיידי במידה וזיהינו דלף.
אבחון של ניוון רשתית
כרופא עיניים מומחה, תהליך האבחון שאני מבצע מקיף ומדויק, וכולל מספר שלבים חיוניים:
בדיקת עיניים מקיפה תחת הרחבת אישונים - מאפשרת לי לבחון את הרשתית בפירוט רב ולזהות סימנים מוקדמים של המחלה.
בדיקת OCT (טומוגרפיה אופטית ממוחשבת) כבר במסגרת המרפאה בבדיקה הראשונית - בדיקת הדמיה מתקדמת זו מספקת תמונת חתך של הרשתית ברזולוציה גבוהה, ומאפשרת לי לזהות שינויים עוד בשלבים המוקדמים מאוד של המחלה במקולה.
בדיקה עם רשת אמסלר - כלי פשוט אך חיוני המאפשר לזהות עיוותים בראייה המרכזית. זוהי בדיקה שאני ממליץ למטופלי לבצע בביתם לצורך ניטור שינויים.
צילום פלואורסצאין - בדיקה בה מוזרק חומר ניגוד צהוב לווריד ומצלמים את כלי הדם ברשתית. בדיקה עזר זו לא מבוצעת באופן רגיל אלא רק במקרים שיש ספק באבחנה.
טיפול בניוון רשתית
הטיפול בניוון רשתית משתנה בהתאם לסוג המחלה ושלב ההתקדמות שלה. בסוג היבש, שמהווה כ-90% מהמקרים, הטיפול העיקרי מתמקד בתוספי תזונה מיוחדים. מחקרי AREDS ו-AREDS2 שנערכו ב-National Eye Institute הראו כי שילוב ספציפי של ויטמינים ומינרלים יכול להאט את התקדמות המחלה. מטופלים אלו זקוקים למעקב רציף אצל רופא העיניים שלהם על מנת לזהות שינויים ברי טיפול במחלה.
בסוג הרטוב, הטיפול המקובל הוא הזרקות תוך-עיניות של תרופות anti-VEGF. תרופות אלה חוסמות את צמיחת כלי הדם החדשים ומונעות דליפה. במקרים מסוימים, נעשה שימוש בטיפול לייזר (פוטודינמי) לאיטום כלי הדם הדולפים. כיום יש מספר תרופות שונות מסוג anti-VEGF ויש להבין את ההבדל בין התרופות ובאיזה פרוטוקול מומלץ לטפל.
מניסיוני הקליני ומתוך הספרות המקצועית ברור כי טיפול מוקדם משפר משמעותית את הפרוגנוזה (צפי ההתקדמות), במיוחד במקרים של הסוג הרטוב של המחלה.
ויטמינים לניוון רשתית
מחקרים עדכניים מצביעים על כך שוויטמינים ומינרלים מסוימים עשויים להאט את התקדמות ניוון הרשתית, במיוחד במקרים של הסוג היבש. תוספי התזונה המומלצים כוללים ויטמין C, ויטמין E, אבץ, נחושת, ולוטאין יחד עם זאקסנטין – חומרים הפועלים כנוגדי חמצון חזקים, המגנים על תאי המקולה מפני נזקי רדיקלים חופשיים ושינויים ברקמות. מחקרים הראו ששילוב נכון של רכיבים אלה יכול להפחית את הסיכון להחמרה בשלבים מתקדמים של המחלה בכ-25%.
מסיבה זו אני ממליץ למטופליי, במיוחד אלו עם היסטוריה משפחתית או גורמי סיכון נוספים, לשלב תוספים אלה כחלק ממניעה או טיפול מקדים, בשילוב עם תזונה ים-תיכונית ופעילות גופנית סדירה לשמירה על ראייה מיטבית.
אביזרי עזר לניוון רשתית
אביזרי עזר ראייתיים עשויים להקל על ההתמודדות עם אובדן הראייה המרכזית ולשפר את איכות החיים. טכנולוגיות מתקדמות כוללות זכוכיות מגדלת דיגיטליות, מצלמות חכמות ומסכים המאפשרים הגדלת טקסטים ותמונות, המיועדים לקריאה וצפייה בתוכן עם דיוק מוגבר. בנוסף, משקפיים עם עדשות מיוחדות להגברת הניגודיות והפחתת סינוור, כמו גם מכשירי עזר אלקטרוניים המציעים התאמות בהירות וצבעים, יכולים לשפר את היכולת לזהות פרטים.
חלק מהחולים מוצאים תועלת גם בשימוש בתוכנות קוראות מסך ובאפליקציות טכנולוגיות המציעות זיהוי קול ותרגום טקסט לדיבור. תמיכה בשימוש באביזרי עזר אלה מאפשרת לחולי ניוון רשתית לשמור על עצמאות בתפקוד יומיומי ולהמשיך ליהנות מקריאה, טיולים ופעילויות נוספות, על אף מגבלות הראייה.
טיפולים חדשים בניוון רשתית להצלת הראייה
בשנים האחרונות, פיתוחים חדשניים בתחום ניוון הרשתית מביאים תקווה לאפשרות לשמור על הראייה, במיוחד לחולי ניוון רטוב מתקדם. טיפולים ביולוגיים מתקדמים כוללים הזרקות תוך-עיניות של תרופות מסוג anti-VEGF, המעכבות צמיחת כלי דם חדשים ופוגעות במנגנונים המובילים לדליפת נוזלים ברשתית.
בנוסף לניוון היבש פותחה לאחרונה תרופה הניתנת גם היא בזריקות ומטרתה להאט את קצב הניוון היבש. תרופה זו נקראת SYFOVRE ובמקרים מסויימים אני ממליץ למטופלי לשקול טיפול זה.
לצד זאת, טיפולים גנטיים מהפכניים החלו להופיע, כמו תרפיה גנטית המכוונת לתקן או לשפר גנים פגומים המגבירים את הסיכון למחלה. בנוסף, מחקרים על שימוש בתאי גזע מצביעים על אפשרות לשיקום חלקי של הרקמות הפגועות במקולה. טכנולוגיות מתקדמות כמו פוטוביו-מודולציה (PBM) - טיפולי אור הממריצים את תפקוד תאי הרשתית, נמצאות גם הן בשלבי פיתוח מבטיחים.
שילוב טיפולים אלו בשלבים מוקדמים משפר את סיכויי שימור הראייה ותומך בתקווה לעתיד בו ניוון רשתית לא יהווה גורם מוביל לאובדן ראייה. חשוב להתעדכן אצל הרופא המטפל על הטיפולים החדשים שמצטרפים לארסנל הטיפולי בחולי ניוון מקולרי AMD.
שאלות נפוצות בנוגע לניוון רשתית
מה ההבדל בין ניוון רשתית יבש לרטוב?
ניוון רשתית יבש הוא השכיח מבין השניים, מאופיין בהתקדמות איטית, ונגרם מהצטברות משקעי חלבון (דרוזן) מתחת למקולה, שמובילים לאובדן ראייה מרכזית. לעומתו, ניוון רטוב מתרחש כאשר כלי דם חדשים ולא תקינים צומחים מתחת לרשתית ודולפים, מה שגורם לפגיעה מהירה יותר בראייה ודורש טיפול מידי להאטת התהליך.
מהם התסמינים הראשונים של ניוון רשתית?
בשלבים מוקדמים ייתכן והמחלה אינה מורגשת כלל, אך סימנים נפוצים ככל שהמחלה מתקדמת כוללים טשטוש בראייה המרכזית, עיוות של קווים ישרים כך שהם נראים גליים, וקושי בהסתגלות לתאורה חלשה. בשלבים מתקדמים ייתכנו גם כתמים כהים במרכז שדה הראייה וירידה בחדות הצבעים.
האם יש דרך למנוע את ניוון הרשתית?
לא ניתן למנוע את המחלה לחלוטין, אך ניתן להקטין את הסיכון על ידי הימנעות מעישון, שמירה על תזונה בריאה, במיוחד תזונה עשירה בנוגדי חמצון (כמו תזונה ים-תיכונית), וביצוע פעילות גופנית קבועה. בנוסף, מומלץ לבצע בדיקות עיניים שנתיות מעל גיל 50, במיוחד לאנשים עם גורמי סיכון כמו היסטוריה משפחתית.
ד"ר אפרים ברקו, רופא עיניים מומחה רשתית. מטפל בניוון רשתית העין במבוטחי מכבי או באופן פרטי.
סיכויי הצלחה וסיבוכים בניתוח קטרקט
ניתוח קטרקט הוא הניתוח השכיח ביותר ברפואת עיניים ואחד הנפוצים
בצקת לאחר ניתוח קטרקט
ניתוח קטרקט נחשב לאחד ההליכים הכירורגיים הבטוחים והנפוצים ביותר ברפואת



