מומחה רשתית
ראשי / מומחה רשתית
ד"ר אפרים ברקו: מומחה רשתית
ד"ר אפרים ברקו, מומחה רשתית וקטרקט ומנתח בכיר. סיים את לימודי הרפואה באוניברסיטת תל אביב כמצטיין דיקן. את התמחותו במחלות עיניים השלים במרכז הרפואי קפלן וסיים בהצטיינות מטעם האוניברסיטה העברית.
בתום ההתמחות, המשיך לתת-התמחות (Fellowship) בת שנתיים בניתוחי רשתית וקטרקט באחד המרכזים הבינלאומיים המובילים בקנדה בתחום זה.
ד"ר ברקו ניהל את שירות הרשתית במרכז הרפואי קפלן. כיום, ד"ר ברקו מנתח רשתית וקטרקט בכיר בקפלן במקביל לעבודתו כיועץ רשתית בקופת חולים מכבי וכמנתח קטרקט ורשתית באסותא.
מהי רשתית העין?
הרשתית היא שכבת תאים מיוחדת בחלקה האחורי של העין. תפקידה לקלוט אור שנכנס לעין ולהמירו לאותות עצביים המועברים למוח. הרשתית מורכבת מעשר שכבות של תאים, השכבה החיצונית מכילה את קולטני האור הנקראים קנים ומדוכים האחראים על ראיית צבעים ולילה בהתאמה. הרשתית היא החלק היחיד במוח הנראה מבחוץ, ומהווה חלון למערכת העצבים.
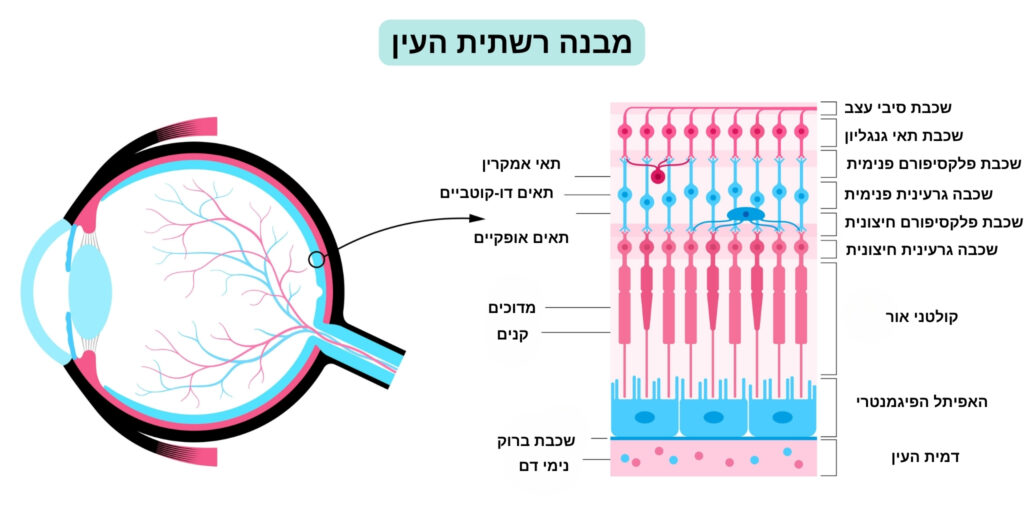
תפקיד הרשתית
הרשתית היא הרקמה העדינה ביותר בגוף האדם ובעלת קצב חילוף החמצן הגבוה ביותר. פגיעה קלה ברשתית יכולה להשפיע דרמטית על הראייה, ולכן חשוב להבין את תפקידיה המרכזיים.
הרשתית מכילה שני סוגים עיקריים של תאי אור: תאי מדוכים (cones) האחראים על ראיית צבעים וראייה חדה בתנאי אור, ותאי קנים (rods) המאפשרים ראיית לילה וראייה היקפית. תאי המדוכים מרוכזים בעיקר במרכז הרשתית, באזור הנקרא מקולה, המאפשר ראייה מדויקת וברורה. לעומתם, תאי הקנים מפוזרים בעיקר בהיקף הרשתית ורגישים במיוחד לאור חלש (ראיית לילה).
כאשר אור פוגע ברשתית, תאי האור הופכים את האנרגיה של הפוטונים לאותות חשמליים. אותות אלה עוברים עיבוד ראשוני ברשתית עצמה, ומשם מועברים דרך עצב הראייה למרכז הראיה במוח, שם הם מפוענחים לתמונה תלת-ממדית שאנו רואים.

מחלות עיניים המטופלות ע"י מומחה רשתית
ישנו מגוון רחב של מחלות רשתית. אציג את המרכזיות שבהן:
ניוון רשתית (ניוון מקולרי) AMD age macular dedeneration
ניוון רשתית היא מחלה הפוגעת במרכז הרשתית (מקולה) וגורמת לאובדן הדרגתי של הראייה המרכזית. קיימים שני סוגים: "יבש" המתאפיין בהצטברות משקעים (דרוזן) ברשתית, ו"רטוב" המתאפיין בצמיחת כלי דם חדשים ודליפת נוזלים. במחלה היבשה מטפלים לרוב במעקב או כדורים, במחלה הרטובה נטפל בזריקות תוך עיניות. המחלה שכיחה במיוחד בקרב מבוגרים מעל גיל 60.
היפרדות רשתית Retinal detachment
היפרדות רשתית הינו מצב חירום רפואי בו הרשתית מתנתקת מדופן העין האחורית. התסמינים כוללים הבזקי אור, "זבובונים" מרובים בשדה הראייה, וירידה פתאומית בראייה. ללא טיפול מיידי, עלול להיגרם אובדן ראייה קבוע. מטופלים אלו מומחה רשתית מומלץ ומנוסה מנתח בד"כ תוך מספר ימים על מנת לשמר להם ולהחזיר להם את פוטנציאל הראייה המלא.
חור מקולרי Macular hole
חור מקולרי הינו חור קטן במרכז הרשתית (מקולה) הגורם לעיוות בראייה המרכזית. המחלה מתפתחת בדרך כלל כתוצאה משינויים הקשורים לגיל בזגוגית העין, או כתוצאה ממשיכה של הזגוגית על המקולה. מטופלים מדווחים על כתם במרכז הראיה או עיוות בראייה המרכזית המתבטא בעיקר בקושי בקריאה וטשטוש. במטופלים אלו אני מבצע ניתוח ויטרקטומיה, בו מוסרת הזגוגית התוך עינית ומקלף קרום עדין על גבי מרכז הראיה כדי להוריד את המשיכה הגורמת לחור המקולרי. בתום הניתוח אני מזריק גז מיוחד ששומר על החור סגור. ההצלחה הניתוחית גבוהה יותר כאשר הטיפול ניתן בשלבים המוקדמים של המחלה.
קרע ברשתית Retinal tear
קרע בשכבת הרשתית המופיע לרוב לאחר היפרדות זגוגית. קרע לא מטופל עלול להוביל להיפרדות רשתית מלאה. טיפול מהיר בלייזר יכול למנוע סיבוך זה.
דימום בזגוגית Vitreous hemorrhage
דימום בחלל העין הגורם לראייה מטושטשת או מוחשכת. נגרם לרוב מסיבוכי סוכרת או היפרדות רשתית.
ממברנה אפירטינלית ERM epi retinal membrane
רקמת דקה המתפתחת על פני שטח הרשתית, בעיקר באזור המקולה. המחלה שכיחה יותר בגיל המבוגר ונגרמת לרוב בעקבות שינויים בזגוגית או דלקת. הסובלים ממחלה זו חווים עיוות בראייה, טשטוש והפרעה בראיית קווים ישרים. כאשר התסמינים משמעותיים, אני מבצע ניתוח ויטרקטומיה בשילוב עם קילוף ממברנה זו ובכך משפר את איכות וחדות הראיה. ללא טיפול, המחלה עלולה להחמיר ולגרום לנזק קבוע לרשתית.
היפרדות זגוגית PVD posterior vitreous detachment
תהליך טבעי המתרחש בדרך כלל מעל גיל 50, כאשר הג'ל השקוף הממלא את חלל העין (הזגוגית) מתנתק מהרשתית. למרות שזהו תהליך טבעי, יש לעקוב אחריו כדי לוודא שלא מתפתחים סיבוכים.
רטינופתיה סוכרתית Diabetic retinopathy
סיבוך של מחלת הסוכרת הפוגע בכלי הדם הקטנים ברשתית. המחלה מתפתחת בהדרגה ויכולה להוביל לאובדן ראייה אם אינה מטופלת. חשוב במיוחד לבצע בדיקות עיניים סדירות בקרב חולי סוכרת.
רטיניטיס פיגמנטוזה RP retinitis pigmentosa
מחלה תורשתית הגורמת להידרדרות הדרגתית של תאי האור ברשתית, המתחילה בראיית לילה ומתקדמת לאובדן הראייה ההיקפית.
משיכה ויטראו-מקולרית VMT vitreo macular traction
מצב בו הזגוגית נצמדת בחוזקה למקולה (מרכז הראיה) ומושכת אותה. ההיצמדות החזקה גורמת למתיחה ועיוות של המקולה, מה שמוביל לטשטוש וסילוף בראייה המרכזית. בחלק מהמקרים, המשיכה המתמשכת עלולה להוביל להיווצרות חור מקולרי. הטיפול תלוי בחומרת המצב - במקרים קלים ניתן לעקוב אחר המצב, אך במקרים חמורים יותר נדרשת התערבות כירורגית להפרדת הזגוגית מהמקולה.
חסימת וריד רשתית RVO retinal vein occlusion
חסימה בכלי דם המנקז דם מהרשתית, הגורמת לדימומים, בצקת ונזק לרשתית. המחלה שכיחה יותר בקרב אנשים עם גורמי סיכון כמו יתר לחץ דם, סוכרת, מחלות לב וכלי דם או גלאוקומה. החסימה של וריד הרשתית יכולה להיות מרכזית (בווריד הראשי) או ענפית (בענף משני). הטיפול כולל איזון גורמי הסיכון, הזרקות תוך-עיניות ולעיתים טיפול בלייזר.
בצקת מקולרית (לאחר ניתוח קטרקט) CME central macular edema
הצטברות נוזלים במרכז הרשתית הגורמת לנפיחות ועיוות בראייה. יכולה להופיע כסיבוך לאחר ניתוח קטרקט, כתוצאה מסוכרת או מחלות אחרות. הבצקת פוגעת במבנה העדין של המקולה ועלולה לגרום לנזק בלתי הפיך אם אינה מטופלת. לרוב בשלב הראשון אני מטפל בטיפות לעיניים ועוקב. רוב הבצקות נספגות רק אם טיפול בטיפות. במקרים מתקדמים יש לטפל בהזרקות תוך-עיניות של תרופות נוגדות דלקת או נוגדי צמיחת כלי דם, תלוי בגורם הבצקת.
מחלת "הטייסים" CSCR או CSR central serous retinopathy
מחלה הגורמת להצטברות נוזל מתחת לרשתית עקב דליפה משכבת הדמית (כורואיד). שכיחה יותר בקרב גברים צעירים ומקושרת למצבי לחץ וחרדה, שימוש בסטרואידים, והפרעות הורמונליות. המחלה מתבטאת בעיוות הראייה המרכזית, הקטנת עצמים, וטשטוש. במקרים רבים המחלה חולפת מעצמה תוך מספר חודשים, אך במקרים כרוניים נדרש טיפול בלייזר או תרופות.
טראומה עינית Ocular trauma
פגיעה ישירה בעין שיכולה לגרום למגוון בעיות ברשתית, החל מדימום וחורים ברשתית ועד להיפרדות רשתית.

כיצד מומחה רשתית מאבחן מחלות רשתית
צילום OCT (טומוגרפיה אופטית ממוחשבת)
בדיקת OCT הינה בדיקה מתקדמת בה משתמשים מומחי רשתית מומלצים המאפשרת הדמיה בחתך רוחב של הרשתית ברזולוציה גבוהה מאוד, ללא צורך במגע עם העין. הבדיקה מאפשרת לזהות שינויים מזעריים בעובי ובמבנה הרשתית, ומשמשת לאבחון ומעקב אחר מחלות כמו בצקת מקולרית, ניוון מקולרי וגלאוקומה. אני מבצע בדיקה כזו במסגרת המרפאה שלי וחוסך למטופלים שלי טרטור מיותר למכונים חיצוניים.
צילום OCT ANGIO
בדומה לבדיקה הקודמת, גם פה מקבלים תמונת חתך של הרשתית ומרכז הראיה. הייחודי בבדיקה זו שניתן גם לראות כלי דם ולעקוב אחר פעילותם. בדיקה זו נמצאת במרפאתי ואני מבצע אותה במידה ועולה שאלה לגבי כלי הדם או פגיעה בהם.
בדיקה במנורת סדק
בדיקה בסיסית המאפשרת לרופא העיניים לבחון את מבני העין השונים בהגדלה. באמצעות עדשה מיוחדת, ניתן לראות את הרשתית ולזהות שינויים כמו דימומים, קרעים או היפרדות.
צילום פלואורסצאין FA
בדיקה בה מוזרק חומר ניגוד לווריד, המאפשר לצפות בזרימת הדם בכלי הדם של הרשתית. משמשת לאבחון דליפות, חסימות בכלי דם ומחלות המערבות כלי דם חדשים.
צילום ICGA
בדיקה דומה ל-FA, אך משתמשת בחומר ניגוד שונה המאפשר הדמיה טובה יותר של שכבת הדמית (כורואיד) מתחת לרשתית. שימושית במיוחד באבחון מחלות הפוגעות בשכבה זו.
ניתוחי רשתית וטיפולים נוספים
ניתוח ויטרקטומיה Vitrectomy
ניתוח מתקדם בו מנתח רשתית מסיר את הזגוגית ומחליף אותה בתמיסה מיוחדת. אני מבצע ניתוחים אלו לטיפול במגוון מצבים כולל היפרדות רשתית, דימום בזגוגית, חור מקולרי, ממברנה אפירטינלית ERM, וסיבוכים של רטינופתיה סוכרתית. הניתוח מתבצע דרך חתכים זעירים ומאפשר גישה ישירה לרשתית. טכנולוגיה זו התקדמה מאוד בעשורים האחרונים כך שההחלמה מניתוח זה יחסית מהירה וקלה ללא כאבים מיוחדים.
טיפולי לייזר
טיפול מדויק המשמש למגוון מצבים ברשתית. יכול לשמש לאיטום קרעים ברשתית, טיפול בבצקת סוכרתית, וטיפול בכלי דם חדשים בניוון מקולרי רטוב. הטיפול מתבצע במרפאה וברוב המקרים אינו כרוך בכאב. יש מגוון רחב של טיפולי לייזר ואני מתאים את הטיפול הספציפי למטופל.
הזרקות תוך עיניות
טיפול הכולל הזרקת תרופות ישירות לחלל העין. משמש בעיקר לטיפול בניוון מקולרי רטוב, בצקת מקולרית סוכרתית וחסימות כלי דם ברשתית. התרופות המוזרקות פועלות נגד גורמי צמיחת כלי דם או להורדת דלקת. הטיפול הזה נשמע מפחיד, אך הוא מיליוני אנשים ברחבי העולם מקבלים זריקות עיניות ולרוב ההזרקה היא ללא כאבים ועם חזרה מיידית לתפקוד.
שאלות נפוצות בנושא רשתית העין
האם פגיעה ברשתית היא הפיכה?
הדבר תלוי בסוג הפגיעה, מועד האבחון וההתערבות הטיפולית. למשל, כשמדובר בבצקת מקולרית, טיפול מוקדם בהזרקות או תרופות יכול להביא להטבה משמעותית. במקרה של היפרדות רשתית, התערבות כירורגית מהירה יכולה להציל את הראייה. לעומת זאת, במחלות ניווניות כמו רטיניטיס פיגמנטוזה או שלבים מתקדמים של ניוון מקולרי מסוג אטרופיה, הנזק אינו הפיך. המכון הלאומי האמריקאי לבריאות העין מדגיש שאבחון מוקדם הוא קריטי בכל מחלות הרשתית.
האם ניתן למנוע מחלות רשתית?
בעוד שחלק ממחלות הרשתית הן תורשתיות או קשורות לגיל, ניתן להפחית משמעותית את הסיכון למחלות רבות. איזון קפדני של סוכרת, שמירה על לחץ דם תקין, הימנעות מעישון והגנה על העיניים מקרינת UV ע"י משקפי שמש הם צעדים חשובים. תזונה מאוזנת העשירה בנוגדי חמצון, במיוחד לוטאין וזאקסנתין, וויטמין A,E ו- Cתורמים גם הם להגנה על הרשתית. אני ממליץ לכולם על בדיקות עיניים תקופתיות כיוון שבבדיקה פשוטה ניתן לגילות מוקדם על שינויים ברשתית הדורשים התערבות. בדיקות אלו מומלצות במיוחד באוכלוסיות בסיכון.
מתי צריך לפנות בדחיפות לרופא עיניים?
פנייה דחופה לרופא עיניים מומלץ נדרשת במקרים הבאים: הופעה פתאומית של הבזקי אור בשדה הראייה, הופעת "וילון" או "צל" בשדה הראייה, עלייה פתאומית בכמות ה"זבובונים" או שינוי בגודלם, וירידה פתאומית בראייה. תסמינים אלה עלולים להעיד על היפרדות רשתית, שהיא מצב חירום רפואי. במקרה של היפרדות רשתית, טיפול מהיר, בתוך שעות או ימים, יכול למנוע אובדן ראייה קבוע. טשטוש ראיה מרכזי חדש יכול לרמז על מחלה המערבת את מרכז הראיה גם פה יש לגשת מיידית לבדיקה ולזהות את הגורם לבעיה.
האם תזונה משפיעה על בריאות הרשתית?
תזונה ממלאה תפקיד חשוב בבריאות הרשתית. הרשתית היא הרקמה בעלת צריכת החמצן הגבוהה ביותר בגוף, ולכן זקוקה להגנה מפני נזקי חמצון. מחקרים מראים שצריכה של פיגמנטים מסוימים כמו לוטאין וזאקסנתין, הנמצאים בירקות עליים ירוקים, תורמת להגנה על המקולה. אומגה 3, הנמצא בדגים שמנים, תורם אף הוא לבריאות הרשתית והעין בכלל. ויטמין A חיוני במיוחד לתפקוד תקין של תאי האור ברשתית. מחקרים הראו שגם ויטמינים E ו- C חשובים לשמירה על בריאות העין.
מדוע חשוב לאזן סוכרת על מנת לשמור על בריאות העיניים?
סוכרת משפיעה ישירות על כלי הדם הקטנים ברשתית. רמות סוכר גבוהות לאורך זמן גורמות לנזק בדפנות כלי הדם, מה שמוביל לדליפה של נוזלים וחלבונים לתוך רקמת הרשתית. תהליך זה יכול לגרום לבצקת מקולרית (מרכז הראיה) ולרטינופתיה סוכרתית, שהיא הסיבה המובילה לעיוורון בקרב אנשים בגיל העבודה במדינות מפותחות. איזון קפדני של רמות הסוכר מפחית משמעותית את הסיכון לסיבוכים אלה. התייעצו עם הרופא עיניים שלכם על מצב הרשתית שלכם ועל תדירות הבדיקות המומלצת אצלכם. באופן כללי מטופל עם סוכרת צריך לעבור בדיקת עיניים מקיפה לפחות פעם בשנה.
האם ניתן להחזיר ראייה שאבדה בגלל מחלת רשתית?
תאי עצב ברשתית, בדומה לתאי עצב במוח, אינם מתחדשים לאחר שנפגעו. לכן, ברוב המקרים של אובדן ראייה עקב נזק לרשתית, הפגיעה אינה הפיכה. עם זאת, בחלק מהמצבים, כמו בצקת מקולרית או דימום בזגוגית, טיפול מתאים יכול לשפר את הראייה ואף להחזיר אותה לקודמתה. כמו גם הפרדות רשתית וחור מקולרי יכולים להשתפר דרמטית לאחר ניתוח עיניים מתאים. בימים אלה מתקיימים מחקרים מבטיחים בתחום השתלת תאי גזע והנדסה גנטית, אך טיפולים אלה עדיין בשלבי מחקר. המפתח הוא מניעה וטיפול מוקדם לפני שנגרם נזק בלתי הפיך.
ד"ר אפרים ברקו, רופא עיניים מומחה רשתית. מבצע ניתוחי רשתית למבוטחי מכבי או באופן פרטי.
סיכויי הצלחה וסיבוכים בניתוח קטרקט
ניתוח קטרקט הוא הניתוח השכיח ביותר ברפואת עיניים ואחד הנפוצים
בצקת לאחר ניתוח קטרקט
ניתוח קטרקט נחשב לאחד ההליכים הכירורגיים הבטוחים והנפוצים ביותר ברפואת



